Когда можно кушать после дуоденального зондирования
Содержание статьи
Дуоденальное зондирование желчного пузыря
Медицинский эксперт статьи
х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
До недавнего времени было очень распространено исследование желчных путей с помощью дуоденального зондирования, представляющего собой введение зонда в двенадцатиперстную кишку с целью получения ее содержимого.
[1], [2], [3], [4], [5], [6], [7], [8], [9]
Показания
Это исследование применяется в диагностике заболеваний желчного пузыря и желчевыводящих путей, двенадцатиперстной кишки. Однако в настоящее время в связи с широким использованием эндоскопии и ультразвукового исследования данный метод используется реже. Содержимое двенадцатиперстной кишки представляет собой смесь желчи, секрета поджелудочной железы и двенадцатиперстной кишки с небольшим количеством желудочного сока.
Многомоментное фракционное дуоденальное зондирование позволяет получать желчь из общего желчного протока, желчного пузыря и внутрипеченочных желчных протоков с последующим биохимическим и микроскопическим ее исследованием. Кроме того, этот метод дает представление о функциональном состоянии желчного пузыря и желчевыводящих путей.
[10], [11], [12], [13], [14], [15], [16], [17], [18]
Подготовка
Перед введением зонда следует взять мазок из зева для бактериологического исследования, затем больной должен прополоскать полость рта дезинфицирующим раствором для уменьшения возможности заноса микрофлоры из полости рта в порции желчи. Дуоденальный зонд вводят в 12-перстную кишку утром натощак. Более предпочтительно пользоваться двух-канальным зондом Н. А. Скуя для раздельного извлечения желудочного и дуоденального содержимого. Один канал зонда располагается в желудке, другой — в 12-перстной кишке. Желудочный сок должен непрерывно извлекаться шприцем или вакуумной установкой, так как при попадании соляной кислоты желудочного сока в 12-перстную кишку происходит помутнение желчи. Кроме того, соляная кислота стимулирует панкреатическую секрецию и желчевыделение благодаря высвобождению гормонов секретина и холецистокинина-панкреозимина.
При отсутствии двухканального зонда следует воспользоваться одноканальным дуоденальным зондом.
[19], [20], [21], [22], [23], [24], [25], [26], [27], [28], [29]
Аппарат для проведения процедуры
Исследование лучше проводить двухканальным зондом, имеющим на конце металлическую оливу с отверстиями. На зонде нанесены 3 отметки: на расстоянии 45 см (расстояние от резцов до субкардиального отдела желудка), 80 см (расстояние до большого дуоденального сосочка).
Фракционное дуоденальное зондирование (ФДЗ) имеет следующие преимущества по сравнению с обычным дуоденальным зондированием:
- позволяет получить более четкое представление о функциональном состоянии желчного пузыря и желчных путей;
- позволяет диагностировать тип дискинезии желчного пузыря.
Техника проведения дуоденального зондирования
Сбор желчи дуоденального содержимого проводят в пронумерованные пробирки каждые 5 минут.
Выделяют 5 фаз фракционного дуоденального зондирования.
- 1 — холедохус-фаза — начинается после того, как олива зонда расположится в 12-перстной кишке (угол нисходящей и нижней горизонтальной части). В этот период сфинктер Одди находится в расслабленном состоянии и из общего желчного протока (d. choledochus) выделяется порция прозрачной светло-желтой желчи в результате раздражения 12-перстной кишки оливой зонда.
Учитываются время, в течение которого выделяется желчь, и ее объем.
1 фаза отражает базальную секрецию желчи (вне пищеварения) и частично функциональное состояние сфинктера Одди.
В норме выделяется 15-20 мл желчи в течение 10-15мин (по некоторым данным — в течение 20-40 минут).
После окончания выделения желчи в 12-перстную кишку через дуоденальный зонд медленно, в течение 5-7 минут вводят теплый подогретый до 37°С 33% раствор магния сульфата — 30 мл или 5% — 50 мл.
В ответ на введение раздражителя сфинктер Одди рефлекторно закрывается и находится закрытым в течение всей второй фазы зондирования.
- 2 фаза — закрытого сфинктера Одди (фаза латентного периода желчевыделения) — отражает время от введения холецистокинетического раствора до появления окрашенного желчью секрета. В это время желчь не выделяется. Эта фаза характеризует холестатическое давление в билиарном тракте, готовность желчного пузыря к опорожнению и его тонус.
В норме фаза закрытого сфинктера Одди продолжается 3-6 минут.
Если желчь появилась раньше 3 минуты, это указывает на гипотонию сфинктера Одди. Увеличение времени закрытого сфинктера Одди больше 6 минут свидетельствует о повышении его тонуса или о механическом препятствии оттоку желчи. Для решения вопроса о характере изменений можно ввести через зонд 10 мл теплого (подогретого до 37°С) 1% раствора новокаина. Появление после этого светло-желтой желчи свидетельствует о спазме сфинктера Одди (новокаин снимает спазм). Если после введения новокаина желчь не выделяется в течение 15 минут, больному можно дать под язык 1/2 таблетки нитроглицерина и при отсутствии эффекта повторно ввести через зонд в 12-перстную кишку холекинетическое средство (20 мл растительного масла или 50 мл 40% раствора глюкозы, ксилита). Если желчь не появляется и после этого, следует проверить положение зонда в 12-перстной кишке рентгенологически, и если зонд расположен правильно, можно предполагать стенозирование в области d. choledochus.
- 3 фаза — А-желчи (фаза пузырного протока) — начинается с раскрытия сфинктера Одди и появления светлой желчи А до начала выделения темной концентрированной желчи желчного пузыря.
В норме этот период продолжается 3-6 минут, в течение которого выделяется 3-5 мл светлой желчи из пузырного и общего желчного протоков.
Данная фаза отражает состояние этих протоков. Увеличение времени 3 фазы более 7 минут указывает на повышение тонуса сфинктера Люткенса (он расположен в месте перехода шейки желчного пузыря в пузырный проток) или гипотонию желчного пузыря.
О гипотонии желчного пузыря можно говорить только после сопоставления данных III и IV этапов.
Желчь 1, 2 и 3 фаз составляет классическую порцию А обычного (нефракционного) дуоденального зондирования.
- 4 фаза — желчного пузыря (пузырной желчи, фаза В-желчи) — характеризует расслабление сфинктера Люткенса и опорожнение желчного пузыря.
4 фаза начинается с момента открытия сфинктера Люткенса и появления темно-оливковой концентрированной желчи и заканчивается в момент прекращения выделения этой желчи.
Выделение пузырной желчи вначале идет весьма интенсивно (4 мл в 1 минуту), затем постепенно снижается.
В норме время опорожнения желчного пузыря составляет 20-30 минут, в течение этого времени выделяется в среднем 30-60 мл темно-оливковой пузырной желчи (при хроматическом зондировании желчь окрашена в сине-зеленый цвет).
Прерывистое выделение пузырной желчи указывает на диссинергизм сфинктеров Люткенса и Одди. Удлинение времени выделения пузырной желчи (больше 30 минут) и увеличение количества более 60-85 мл свидетельствует о гипотонии желчного пузыря. Если длительность 4 фазы менее 20 минут и выделяется менее 30 мл желчи, это говорит о гипертонической дискинезии желчного пузыря.
- 5 фаза — фаза печеночной желчи-С — наступает после окончания выделения В-желчи. Начинается 5 фаза с момента выделения золотистой желчи (печеночной). Эта фаза характеризует внешнесекреторную функцию печени. Первые 15 минут печеночная желчь выделяется интенсивно (1 мл и более в 1 минуту), далее выделение ее приобретает монотонный характер (0.5-1 мл в 1 минуту). Значительное выделение печеночной желчи в 5 фазе, особенно в первые 5-10 минут (>7.5 мл/5 мин) свидетельствует об активности сфинктера Мирицци, который расположен в дистальной части печеночного протока и препятствует ретроградному движению желчи при сокращении желчного пузыря.
Желчь — С целесообразно собирать в течение 1 ч и более, изучая динамику ее секреции, и попытаться получить остаточную пузырную желчь без повторного введения раздражителя желчного пузыря.
Повторное сокращение желчного пузыря в норме происходит через 2-3 ч после введения раздражителя. К сожалению, на практике дуоденальное зондирование заканчивают через 10-15 минут после появления печеночной желчи.
- Многие предлагают выделять 6 фазу — фазу остаточной пузырной желчи. Как указывалось выше, через 2-3 ч после введения раздражителя происходит повторное сокращение желчного пузыря.
В норме длительность 6 фазы составляет 5-12 мин, за это время выделяется 10-15 мл темно-оливковой пузырной желчи.
Некоторые исследователи предлагают не ждать 2-3 ч, а вскоре после получения печеночной желчи (через 15-20 минут) ввести раздражитель, чтобы быть уверенным в полном опорожнении желчного пузыря. Получение дополнительных количеств пузырной (остаточной) желчи в этот промежуток времени свидетельствует о неполном опорожнении желчного пузыря при его первом сокращении и, следовательно, о его гипотонии.
Нормальные показатели
Для более детального изучения функции сфинктерного аппарата желчевыделительных путей целесообразно изучать желчевыделение графически, при этом объем полученной желчи выражают в мл, в время желчевыделения — в мин.

Предлагают определять ряд показателей желчевыделения:
- скорость выделения желчи из пузыря (отражает эффективность выброса желчи пузырем) рассчитывается по формуле:
H=Y/Т , где Н — скорость выделения желчи из пузыря; V — объем пузырной желчи (В-порции) в мл; Т — время выделения желчи в мин. В норме скорость выделения желчи около 2.5 мл/мин;
- индекс эвакуации — показатель моторной функции желчного пузыря — определяется по формуле:
ИЭ=H/Vостат*100%. ИЭ- индекс эвакуации; Н — скорость выделения желчи из пузыря; Vостат — остаточный объем пузырной желчи в мл. В норме индекс эвакуации составляет около 30%;
- эффективный выброс желчи печенью определяется по формуле:
ЭВПЖ = V порции С желчи за 1 час в мл / 60 мин, где ЭВП — эффективный выброс печеночной желчи. В норме ЭВПЖ составляет около 1-1.5 мл/мин;
- индекс секреторного давления печени рассчитывается по формуле:
индекс секреторного давления печени = ЭВПЖ/H * 100 %, где ЭВПЖ — эффективный выброс печеночной желчи; Н — скорость выделения печеночной желчи из пузыря (эффективный выброс желчи пузырем). В норме индекс секреторного давления печени составляет приблизительно 59-60%.
Фракционное дуоденальное зондирование можно сделать хроматическим. Для этого накануне дуоденального зондирования в 2100 через 2 ч после последнего приема пищи больной принимает внутрь 0.2 г метиленового синего в желатиновой капсуле. На следующее утро в 9.00 (т. е. через 12 ч после приема красителя) проводят фракционное зондирование. Метиленовый синий, всосавшись в кишечнике, с кровотоком поступает в печень и в ней восстанавливается, превращается в бесцветное лейкосоединение. Затем, попав в желчный пузырь, обесцвеченный метиленовый синий окисляется, превращается в хромоген и окрашивает пузырную желчь в сине-зеленый цвет. Это позволяет уверенно отличать пузырную желчь от других фаз желчи, сохраняющих обычную окраску.
Полученную при дуоденальном зондировании желчь исследуют биохимически, микроскопически, бактериоскопически, определяют ее физические свойства и чувствительность флоры к антибиотикам.
Исследовать желчь необходимо немедленно после ее получения, так как содержащиеся в ней желчные кислоты быстро разрушают форменные элементы. Доставлять желчь в лабораторию следует в теплом виде (пробирки с желчью помещают в банку с теплой водой), чтобы легче можно было при микроскопии обнаружить лямблии (в холодной желчи они теряют свою двигательную активность).
Изменения показателей дуоденального зондирования (порции «В»), характерные для хронического холецистита
- Наличие в большом количестве лейкоцитов, особенно обнаружение их скоплений. Окончательно вопрос о диагностической ценности обнаружения лейкоцитов желчи, как признака воспалительного процесса, не решен. В любую порцию дуоденального содержимого лейкоциты могут попасть из слизистой оболочки полости рта, желудка, 12-перстной кишки. Нередко за лейкоциты принимаются лейкоцитоиды — клетки цилиндрического эпителия 12-перстной кишки, превратившиеся под влиянием магния сульфата в большие круглые клетки, напоминающие лейкоциты. Кроме того, следует учитывать, что лейкоциты быстро перевариваются желчью, что разумеется, снижает их диагностическое значение.
В связи с этим в настоящее время считается, что обнаружение лейкоцитов в порции В является признаком воспалительного процесса только при наличии следующих условий:
- если количество лейкоцитов действительно велико. Для идентификации лейкоцитов следует применять окраску по Романовскому-Гимзе, а также проводить цитохимическое исследование содержания в клетках пероксидазы. Лейкоциты дают положительную реакцию на миелопероксидазу, лейкоцитоиды — нет;
- если обнаруживаются скопления лейкоцитов и клеток цилиндрического эпителия в хлопьях слизи (слизь защищает лейкоциты от переваривающего действия желчи);
- если обнаружение лейкоцитов в желчи сопровождается другими клинико-лабораторными признаками хронического холецистита.
Обнаружению лейкоцитоидов не придается диагностического значения. Для выявления в желчи лейкоцитов и других клеток следует просматривать перед микроскопом не менее 15-20 препаратов.
- Выявление при визуальном осмотре желчи выраженного ее помутнения, хлопьев и слизи. У здорового человека все порции желчи прозрачны и не содержат патологических примесей.
- Обнаружение в желчи большого количества клеток цилиндрического эпителия. Известно, что в желчи можно обнаружить три вида цилиндрического эпителия: мелкий эпителий внутрипеченочных желчных ходов — при холангите (в порции «С»); удлиненный эпителий общего желчного протока при его воспалении (порция «А»); широкий эпителий желчного пузыря при холецистите.
Для хронического холецистита характерно обнаружение в пузырной желчи в большом количестве клеток цилиндрического эпителия (преимущественно широкого). Клетки цилиндрического эпителия обнаруживаются не только в виде отдельных клеток, но и в виде скоплений (пластов) по 25-35 клеток.
- Снижение рН пузырной желчи. Пузырная желчь имеет в норме рН 6.5-7.5. При воспалительных заболеваниях желчевыводящей системы реакция становится кислой. По данным исследователей при обострении хронического холецистита рН пузырной желчи может быть 4.0-5.5.
- Появление кристаллов холестерина и кальция билирубината. Для хронического холецистита характерно появление кристаллов холестерина и кальция билирубината. Обнаружение большого их количества указывает на дестабилизацию коллоидной структуры желчи (дискриния). При появлении конгломератов из этих кристаллов и слизи можно говорить о литогенных свойствах желчи, формировании микролитов и своеобразной трансформации холецистита некалькулезного в калькулезный. Вместе с микролитами часто обнаруживают «песок» — мелкие, распознаваемые только под микроскопом, крупинки различной величины и окраски (бесцветные, преломляющие свет, коричневые), которые располагаются в хлопьях слизи.
- Снижение относительной плотности пузырной желчи. В норме относительная плотность пузырной желчи составляет 0.016-1.035 кг/л. При выраженном обострении хронического холецистита отмечается снижение относительной плотности пузырной желчи засчет разведения ее воспалительным экссудатом.
- Изменение биохимического состава желчи. Желчь является сложным коллоидным раствором, содержащим холестерин, билирубин, фосфолипиды, желчные кислоты и их соли, минеральные вещества, белки, мукоидные вещества, ферменты.
При обострении хронического холецистита изменяется биохимический состав желчи:
- повышается количество муциновых веществ, реагирующих с ДФА-реактивом, что значительно повышает активность ДФА-реакции;
- увеличивается в 2-3 раза содержание в желчи гликопротеинов (гексозаминов, сиаловых кислот, фукоз);
- снижается содержание желчных кислот;
- уменьшается холато-холестериновый коэффициент (отношение содержания желчных кислот в желчи к уровню в ней холестерина);
- снижается содержание липопротеинового (липидного) комплекса.
Липопротеиновый макромолекулярный комплекс образуемое в печени комплексное соединение, в состав которого входят основные компоненты желчи: желчные кислоты, фосфолипиды, холестерин, билирубин, белок, группирующиеся вокруг липопротеиновых ядер с образованием макромолекулярного комплекса. Липопротеиновый комплекс обеспечивает коллоидную стабильность желчи и ее поступление из печени в кишечник. Фосфолипиды желчи образуют мицеллы с холестерином, а желчные кислоты их стабилизируют и переводят холестерин в растворимую форму;
- резко повышается содержание в пузырной желчи фибриногена и продуктов его метаболизма;
- наблюдается протеинохолия — повышенная секреция сывороточных белков (преимущественно альбуминов) в желчь при одновременном снижении содержания секреторного иммуноглобулина А.
- Увеличение содержания в пузырной желчи перекисей липидов.
Повышение количества перекисей липидов в желчи является следствием резкого активирования свободнорадикального окисления липидов. Уровень перекисей липидов четко коррелирует с выраженностью воспалительного процесса в желчном пузыре.
- Бактериологическое исследование желчи. Целью бактериологического исследования желчи является обнаружение бактериальной флоры и определение ее чувствительности к антибактериальным средствам. Исследование имеет диагностическое значение, если количество бактерий превышает 100 000 в 1 мл желчи.
[30], [31], [32], [33], [34]
Источник
Дуоденальное зондирование
Дуоденальное зондирование используется для диагностики и терапии заболеваний печени и желчного пузыря. Его суть состоит в заборе желчи из 12-перстной кишки для ее исследования, а также в качестве тюбажа. Процедура серьезная и требует тщательного обследования и подготовки.
Назначение процедуры
Польза данного диагностического исследования особенно очевидна для людей с дискинезией желчевыводящих путей. Одна из главных его целей — отсасывание застойной желчи. Это значительно облегчает состояние больного, а также предупреждает образование камней. Через зонд могут вводиться антибиотики или препараты против паразитов.
Также это эффективный диагностический метод, помогающий выявить:
- патологии печени, желчного пузыря и протоков;
- паразитозы (лямблиоз, описторхоз и т. д.);
- болезни 12-перстной кишки и привратника желудка.
Цена процедуры будет зависеть от того, включает ли она анализ или только тюбаж желчного пузыря.
Показания к проведению
Вначале нужно записаться в клинику на прием к гастроэнтерологу, который скажет, нужно ли осуществлять данную процедуру. Он также проинформирует о длительности и стоимости процедуры.
Показаниями к проведению дуоденального зондирования служат такие заболевания, как гепатит, гепатоз, абсцесс печени, холангит, холецистит, паразитоз, панкреатит; цирроз; дисбактериоз и кишечная непроходимость. Нередко основными признаками этих болезней являются:
- горечь во рту;
- боль в животе, правом или левом подреберье;
- постоянная изжога;
- метеоризм;
- плохой аппетит и т. д.
Противопоказания
Дуоденальное зондирование нельзя делать при:
- обострении хронических болезней органов ЖКТ;
- камнях в желчном пузыре, размер которых превышает проходную способность протоков;
- язве желудка или 12-перстной кишки;
- сужении просвета, дивертикулезе и других аномалиях пищевода;
- патологии носоглотки, затрудняющие глотание;
- варикозном расширении вен желудка или пищевода;
- обострении бронхиальной астмы;
- стенокардии, инфаркте миокарда;
- эпилепсии, нервных расстройствах;
- беременности и кормлении грудью.
Как подготовиться
Это непростая инвазивная процедура, к которой следует хорошо подготовиться. Врач должен убедиться в необходимости ее проведения и исключить возможные осложнения.
Какие обследования нужно сделать:
- УЗИ желчного пузыря;
- гастроскопию желудка и 12-перстной кишки (ФГДС);
- электрокардиограмму.
Пациент должен иметь результаты обследований при себе, проведенные не более 1-1,5 месяцев назад либо пройти их непосредственно в клинике, где будет проводиться зондирование.
Подготовка к процедуре
Как проходит подготовка к дуоденальному зондированию:
- В день проведения процедуры нельзя есть, пить, принимать медикаменты и курить.
- В день перед исследованием прекратить прием пищи после 18 часов. В меню ужина должны быть продукты, которые легко усваиваются. Следует исключить все, что способствует образованию газов (бобы, молоко, капуста и т. д.).
- За 7 дней прекратить прием желчегонных препаратов, ферментов, обезболивающих и спазмолитиков.
Только врач может назначить прием лекарств накануне процедуры.
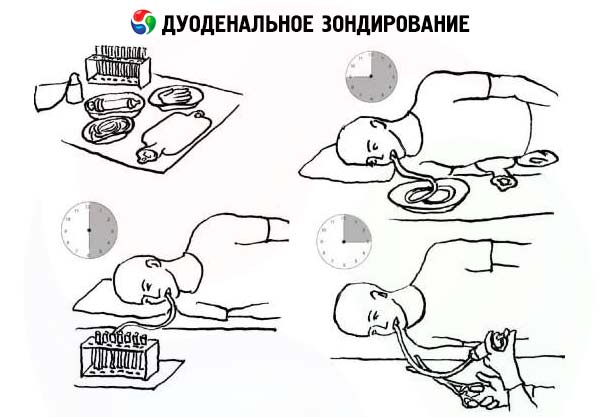
Техника проведения
Дуоденальный зонд — это тонкая гибкая резиновая трубка, на конце которой расположена олива с отверстиями. В современных медицинских центрах используют одноразовые инструменты. В условиях поликлиники зондирование осуществляется многоразовым зондом после стерилизации.
Процедура не причиняет боли, но довольно неприятная и длительная. Ее продолжительность составляет около 2 часов.
Технология проведения обследования:
- Для проведения манипуляции нужно сесть, слегка опустить голову и широкого открыть рот.
- Врач аккуратно вводит зонд в пищевод во время того, как пациент осуществляет глотательные движения.
- После обследования пищевода врач продвигает трубку дальше. Когда из зонда начинает поступать мутная жидкость, это говорит о достижении им желудка.
- Пациент меняет позу, неспешно ложась на правый бок, а под ребрами располагается валик или грелка. Такое положение обеспечит правильное продвижение зонда и предотвратит попадание выделяемой слюны в трахею.
- Врач медленно продвигает трубку в 12-перстную кишку. О достижении цели свидетельствует поступление из зонда желтой жидкости. Она представляет собой смесь желчи, панкреатического сока и ферментов кишечника. Затем осуществляется забор этой жидкости.
- Через зонд вводится вещество, провоцирующее выработку желчи. После чего трубка пережимается на 10 минут. Затем в зонд начинает поступать жидкость темно-зеленого цвета (желчь).
- Врач в течение 30 минут производит забор желчи в объеме 60 мл.
- После чего в зонд начинается поступление жидкости ярко-желтого цвета. Это печеночная желчь, которая также берется для анализа в объеме до 20 мл.
- Зонд постепенно извлекается, а пациенту предлагается прополоскать рот специальным раствором с антисептиком.
Пациент направляется во временную палату для наблюдения. После процедуры показана специальная диета без жирного, острого и жареного.
Фазы зондирования
Методика предполагает 5 фаз реализации зондирования.
Фаза | Наименование взятого материала | Описание | Продолжительность |
1 | Порция A | Забор желчи сразу после попадания зонда в 12-перстную кишку | 10-20 минут |
2 | — | Наступает спазм сфинктера Одди в результате введения раздражающего средства | 4-6 минут |
3 | — | Выделение золотисто-желтой жидкости из внепеченочных протоков | 3-4 минут |
4 | Порция B | Получение для забора желчного концентрата темного цвета вследствие расслабления сфинктера Одди. Происходит полное опустошение пузыря. | 30 минут |
5 | Порция C | Поступление и забор ярко-желто содержимого (печеночной желчи). | 30 минут с перерывами |
Информативным показателем является и то, сколько длится каждая фаза процедуры. Увеличение положенного времени сообщает о спазме желчного протока или гладкой мускулатуры, а также вероятности наличия камней или новообразования.
Оценка результатов
Собранный материал срочно отправляется на анализ. Расшифровку результатов можно получить на следующий день после выполнения процедуры.
Нормы показателей желчи в дуоденальном зондировании представлены в таблице.
Показатели желчи | Нормальные значения | ||
Порция А | Порция B | Порция C | |
Цвет | золотисто-желтая | от темно-желтого до коричневого | светло-желтая |
Реакция pH | нейтральная | щелочная | |
Плотность (г/л) | от 1007 до 1015 | от 1016 до 1032 | от 1007 до 1011 |
Холестерин (ммоль/л) | от 1,3 до 2,8 | от 5,2 до 15,6 | от 1,1 от 3,1 |
Билирубин (ммоль/л) | от 0,17 до 0,34 | от 6 до 8 | от 0,17 до 0,34 |
Общее описание нормальной желчи | Прозрачная, стерильная, без слизи, клеток эпителия и лейкоцитов | ||
Материал может включать небольшое количество эритроцитов, которые попали в него в результате легкого повреждения стенок органов.
Возможные осложнения
Если процедура выполняется правильно, то она безопасна. Однако дуоденальное зондирование часто может сопровождаться следующими явлениями:
- тошнота и рвотные позывы в процессе глотания зонда;
- расстройство стула (диарея) из-за магнезии, которая используется в качестве раздражителя;
- снижение кровяного давления;
Позывы к рвоте во время процедуры купируются местными анестетиками и правильной техникой дыхания.
Также возможно повреждение стенок пищеварительных органов, о чем будет свидетельствовать примесь крови в выходящей желчи. В этом случае процедура немедленно прекращается, а пациенту дается время на восстановление. Следующее зондирование можно будет провести спустя время, указанное врачом.
Источник